Crohn’s Disease – From Etiology to Treatment and Prevention Strategies
Abstrakt: Idiopatické zápalové ochorenia čriev (IBD – Inflammatory Bowel Disease) predstavujú skupinu chronických zápalových ochorení tráviaceho traktu, do ktorej patria najmä Crohnova choroba (CD) a ulcerózna kolitída (UC). CD je dlhodobé zápalové ochorenie gastrointestinálneho traktu, ktorého výskyt celosvetovo narastá. Cieľom tejto práce bolo zhromaždiť a porovnať dostupné epidemiologické údaje o výskyte CD a UC v krajinách strednej a západnej Európy v období rokov 2019 – 2025 a ich zhodnotenie v regionálnom kontexte. Získané výsledky ukazujú výrazné geografické rozdiely. Najvyššie hodnoty boli zaznamenané v Spojenom kráľovstve, kde prevalencia CD dosahuje približne 0,3 % a UC 0,4 %. V Poľsku je celková prevalencia IBD približne 0,25 % (CD 60,3/100 000, UC 187,8/100 000). Na Slovensku bolo podľa údajov Národného centra zdravotníckych informácií (NCZI) v roku 2024 evidovaných viac ako 28 000 osôb s IBD, čo predstavuje približne 0,52 %. Rastúci trend výskytu je zrejmý aj v Českej republike a Maďarsku. Tieto výsledky naznačujú postupnú konvergenciu krajín strednej Európy k hodnotám pozorovaným v západnej Európe a zároveň poukazujú na potrebu zlepšenia epidemiologického dohľadu vrátane vytvorenia národných registrov IBD.
Kľúčové slová: Crohnova choroba, ulcerózna kolitída, epidemiológia, idiopatické zápalové ochorenia čriev, incidencia, prevalencia, stredná Európa.
Abstract: Idiopathic inflammatory bowel diseases (IBD) represent a group of chronic inflammatory disorders of the gastrointestinal tract, primarily including Crohn’s disease (CD) and ulcerative colitis (UC). Crohn’s disease is a long-term inflammatory condition of the gastrointestinal tract, with a globally increasing incidence and prevalence. The aim of this study was to collect and compare available epidemiological data on the occurrence of CD and UC in Central and Western European countries during the years 2019 – 2025 and to evaluate these findings in a regional context. The results reveal substantial geographical differences. The highest values were recorded in the United Kingdom, where the prevalence of CD reaches approximately 0,3% and UC 0,4%. In Poland, the overall prevalence of IBD is lower, around 0,25% of the population (CD 60,3/100,000; UC 187,8/100,000). In Slovakia, more than 28,000 individuals with IBD were registered according to NCZI (2024), representing approximately 0,52% of the population. An increasing trend is also evident in the Czech Republic and Hungary. These findings indicate a gradual convergence of Central European countries toward the values observed in Western Europe and highlight the need for improved epidemiological surveillance, including the establishment of national IBD registries.
Key words: Central Europe; Crohn’s disease; epidemiology; incidence; inflammatory bowel disease; prevalence; ulcerative colitis.
Crohnova choroba (CD) predstavuje chronické, idiopatické zápalové ochorenie tráviaceho traktu, ktoré spolu s ulceróznou kolitídou (UC) patrí do skupiny idiopatických zápalových ochorení čriev (IBD – Inflammatory Bowel Disease). Ide o progresívne ochorenie s recidivujúcim priebehom, ktoré vedie k poškodeniu črevnej steny, vzniku komplikácií a významnému zníženiu kvality života pacientov. Napriek intenzívnemu výskumu zostáva etiológia ochorenia komplexná a len čiastočne objasnená (Rogler et al., 2021).
V posledných desaťročiach sa pozoruje výrazný globálny nárast výskytu CD, a to nielen v regiónoch s vysokým výskytom v západnej Európe a Severnej Amerike, ale aj v krajinách strednej a východnej Európy, Ázie, Latinskej Ameriky a Afriky (Ng et al., 2017). Tento trend naznačuje, že na etiopatogenéze ochorenia sa podieľajú nielen genetické faktory, ale aj environmentálne a behaviorálne determinanty spojené so západným spôsobom života – urbanizáciou, zmenou stravovacích návykov, zníženou expozíciou mikroorganizmom a zmenou črevnej mikrobioty (Kaplan, Windsor, 2021).
Podľa dostupných údajov sa prevalencia CD v Európe pohybuje medzi 100 – 300 prípadmi na 100 000 obyvateľov, pričom v Škandinávii (Švédsko, Nórsko) dosahuje aj 350 prípadov na 100 000 obyvateľov (Péntek et al., 2017). V Severnej Amerike sa udáva podobné rozpätie, zatiaľ čo v krajinách Ázie a Latinskej Ameriky sa zaznamenáva dynamický nárast incidencie, často o viac ako 5 % ročne (Ng et al., 2017). Na Slovensku podľa údajov Národného centra zdravotníckych informácií (NCZI, 2022) počet pacientov s CD vzrástol približne z 1 500 v roku 2000 na viac než 3 800 v roku 2020, čo predstavuje prevalenciu 105 – 120 prípadov/100 000 obyvateľov.
CD sa najčastejšie diagnostikuje vo veku 15 – 35 rokov, pričom druhý menší vrchol výskytu sa pozoruje v staršom veku (Lakatos et al., 2023). Ochorenie postihuje rovnako obidve pohlavia, a to mužov aj ženy, aj keď mierna prevaha výskytu tohto ochorenia je zaznamená u žien (pomer 1,2:1) (Péntek et al., 2017).
Vzhľadom na chronický priebeh, vysokú prevalenciu, riziko komplikácií a ekonomickú náročnosť liečby, predstavuje CD významný problém verejného zdravia. Jej manažment si vyžaduje multidisciplinárny prístup, ktorý zahŕňa spoluprácu gastroenterológov, chirurgov, imunológov, dietológov a psychológov (Turner et al., 2021).
Cieľom tejto práce je analyzovať dostupné poznatky o CD z pohľadu etiopatogenézy, klinického priebehu, diagnostických a terapeutických možností so zameraním na epidemiologické trendy vo svete a na Slovensku. Zároveň sa práca pokúša o syntézu údajov z viacerých odborných zdrojov, ktorá umožní metaanalytické porovnanie výskytu ochorenia v rôznych regiónoch.
Epidemiológia, výskyt, prevalencia a incidencia Crohnovej choroby
CD patrí medzi chronické neinfekčné zápalové ochorenia s narastajúcim výskytom predovšetkým v krajinách so stredným a vysokým príjmom. V súčasnosti je považovaná za rastúci problém verejného zdravia, vzhľadom na progresívny charakter ochorenia a vysokú finančnú náročnosť liečby (Lakatos et al., 2023).
Globálne trendy
V posledných desaťročiach dochádza k pozoruhodnému nárastu globálneho výskytu CD, pričom rozdiely v zostupe je možné vidieť predovšetkým medzi jednotlivými regiónmi. Podľa systémovej prehľadovej štúdie Ng et al. (2017) sa incidencia CD v 21. storočí pohybuje v Európe v rozpätí 5 až 15 nových prípadov ročne na 100 000 obyvateľov, pričom najvyššie hodnoty sú hlásené v Škandinávii, a to konkrétne vo Švédsku (14,6/100 000) a v Nórsku (13,5/100 000) (Péntek et al., 2017). V Severnej Amerike dosahuje incidencia až 23,8/100 000 osôb ročne, čo predstavuje jednu z najvyšších hodnôt na svete (Kaplan, Windsor, 2021).
Vo vyspelých krajinách sa prevalencia IBD, a teda aj podiel CD, odhaduje na 300 – 380 prípadov na 100 000 obyvateľov. V niektorých krajinách (napr. Kanada, Dánsko) sa prevalencia blíži alebo presahuje hranicu 1 % populácie (Kaplan, Windsor, 2021). Ako opisujú vo svojej práci Ng et al. (2017), najvyššia hlásená prevalencia CD v rámci Európy je v Nemecku (322/100 000) a najvyššia prevalencia UC je v Nórsku (505/100 000).
V rozvojových krajinách a krajinách s rýchlou industrializáciou možno sledovať rýchlejšie tempo rastu tohto ochorenia. Ng et al. (2017) uvádzajú, že v Brazílii vzrástla incidencia CD v období rokov 1988 – 2012 ročne o 11,1 % a na Taiwane v rokoch 1998 – 2008 približne o 4 % ročne. Tieto trendy podporuje aj systematické skúmanie, ktoré potvrdzuje, že od roku 1990 klesajúce, či stabilné incidencie v USA a v Európe kontrastujú s prudkým nárastom v Latinskej Amerike, Ázii a Afrike (napr. Brazília: nárast o 11,1 %, Taiwan: nárast o 4,0 %).
Štúdia populácie v Nórsku vykonaná v období rokov 2010 – 2017 poukazuje na jednu z najvyšších incidencií IBD vo svete. Incidencia CD sa v tomto období pohybovala medzi 14,1 – 16,0/100 000 osôb ročne a prevalencia CD v roku 2017 bola odhadovaná na 0,27 % (0,27 % pre CD; 0,50 % pre UC). Viacero štúdií naznačuje, že v západných regiónoch dochádza k posunu do fázy, ktorú autori označujú ako „compounding prevalence,“ čiže incidencia ochorenia začína stagnovať alebo klesať, no počet ľudí s touto diagnózou stále narastá (čo je dôsledkom nízkej úmrtnosti a chronickej povahy choroby) (Kaplan, Windsor, 2021; Sands et al., 2024).
Medzinárodná analýza projektu GIVES-21 odhaduje, že vo Švédsku dosahuje prevalencia IBD približne 1 % populácie, čo znamená, že ochorením trpí každý stý obyvateľ. Tieto údaje zapadajú do širších epidemiologických trendov, ktoré opisuje Caron et al. (2014) vo svojej prehľadovej práci „Epidemiology of Inflammatory Bowel Disease across the Ages.“ Podľa nej sa incidencia CD v Európe v posledných desaťročiach pohybuje v širokom rozpätí naprieč krajinami, rovnako ako aj jej prevalencia, ktorá výrazne kolíše medzi jednotlivými regiónmi. Dostupné epidemiologické dáta zároveň poukazujú na výrazné geografické rozdiely vo výskyte ochorenia, pričom najvyššia incidencia CD sa vyskytuje v Severnej Amerike, Kanade a škandinávskych krajinách, zatiaľ čo nižšie hodnoty sú typické najmä pre viaceré ázijské krajiny a niektoré oblasti Európy (Hracs et al., 2025). Obrázok 1 znázorňuje incidenciu CD v rôznych krajinách a regiónoch sveta. Zobrazené údaje poukazujú na výrazné geografické rozdiely, pričom najvyššia incidencia sa vyskytuje v Severnej Amerike, Kanade a škandinávskych krajinách. Nižšie hodnoty sú typické pre krajiny Ázie a pre niektoré časti Európy.
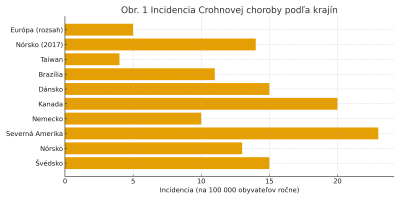 [2]
[2]
(Zdroj: Vlastné spracovanie podľa Lirhus et al., 2021; Lördal et al., 2020; Burisch et al., 2013)
Epidemiológia Crohnovej choroby na Slovensku
Na Slovensku v súčasnosti neexistuje jednotný národný register IBD, preto sú epidemiologické údaje odvodené z čiastkových analýz, nemocničných dát a správ NCZI. Tieto epidemiologické údaje ukazujú, že na území Slovenskej republiky možno pozorovať postupný nárast výskytu tohto ochorenia.
Podľa údajov národného centra zdravotníckych informácii sa za počet pacientov s CD v období rokov 2000 – 2020 viac ako zdvojnásobil, a to z približne 1 500 na viac než 3 800 evidovaných prípadov. To predstavuje prevalenciu 105 – 120 prípadov na 100 000 obyvateľov a ročnú incidenciu 8 –12/100 000, čo je porovnateľné s krajinami strednej Európy (Lakatos et al., 2023).
Najčastejšie sa toto ochorenie diagnostikuje vo veku 15 – 35 rokov. Pozorovaná je mierna prevaha u žien v porovnaní s mužmi (pomer 1,2:1) a rastúci výskyt u detí a adolescentov (Péntek et al., 2017; Lakatos et al., 2023).
Regionálne rozdiely na Slovensku
Regionálne dáta sú pre Slovenskú republiku obmedzené, no dostupné čiastkové štúdie naznačujú rozdiely v incidencii a prevalencii podľa jednotlivých krajov. V historickej štúdii (do roku 1994) bola incidencia CD v bývalom Československu odhadnutá na 6,75/100 000 obyvateľov, bez významných rozdielov medzi regiónmi, avšak s miernymi odchýlkami medzi okresmi (Príkazská et al., 1996).
V pediatrickej populácii (0 – 18 rokov) na Slovensku bola v rokoch 2001 – 2003 zistená incidencia 1,79 – 2,28/100 000 obyvateľov a prevalencia 13,55/100 000 obyvateľov, pričom najvyššia prevalencia bola zaznamenaná v Bratislavskom kraji (Čierna et al., 2009).
Chirurgické dáta z roku 2015 uvádzajú, že na 19 slovenských pracoviskách bolo vykonaných 464 operácií u pacientov s IBD, z toho 252 brušných operácií a 140 operácií konečníka u pacientov s CD. Najviac operácií sa realizovalo v Košiciach (n=43), Bratislave (n=25) a Martine (n=20) (Hlavatý, 2016). Podľa novších mediálnych odhadov (SITA, 2025) sa počet pacientov s IBD na Slovensku pohybuje už okolo 28 000 osôb, pričom sa predpokladá, že časť pacientov zostáva nediagnostikovaná (SITA, 2025). Staršie správy TASR uvádzali približne 4 500 pacientov s CD a každoročný nárast o ~ 400 nových prípadov (SME, 2008).
Časové trendy a projekcie
Vzhľadom na chronický charakter ochorenia a nízku mortalitu sa prevalencia CD naďalej zvyšuje. Pacienti žijú s ochorením dlhodobo, často niekoľko desaťročí, pričom neustále pribúdajú novodiagnostikované prípady. Modelové predikcie naznačujú, že v rozvinutých krajinách môže prevalencia CD prekročiť hranicu 1 % populácie už v priebehu nasledujúcej dekády (Kaplan, Windsor, 2021).
Na Slovensku je zrejmý trend postupného nárastu, ktorý sa približuje priemeru západnej Európy. Nárast výskytu v detskej populácii a zvyšujúci sa počet chirurgických zákrokov svedčí o tom, že CD sa stáva významným a trvalo rastúcim problémom verejného zdravia (Lakatos et al., 2023).
Etiológia a patofyziológia Crohnovej choroby
CD je multifaktoriálnym ochorením, ktorého etiológia je podmienená komplexnou interakciou genetických predispozícií, porúch imunitnej regulácie, zmien črevného mikrobiómu a pôsobenia environmentálnych faktorov. Napriek pokroku v molekulovej biológii a imunológii zostáva presný mechanizmus vzniku tohto ochorenia nie úplne objasnený, no známe sú viaceré kľúčové faktory, ktoré prispievajú k jeho rozvoju (Torres et al., 2017; Neurath, 2019).
Genetické faktory zohrávajú zásadnú úlohu pri určovaní náchylnosti jedinca na vznik CD. Príbuzní prvého stupňa pacientov majú až desaťnásobne vyššie riziko ochorenia ako bežná populácia. Doterajšie genetické výskumy odhalili viac ako 230 lokusov asociovaných s idiopatickými zápalovými ochoreniami čriev, pričom viaceré sú spoločné pre CD aj UC (Jostins et al., 2012; Liu et al., 2023). Najvýznamnejšie mutácie súvisia s génom NOD2/CARD15, ktorý kóduje intracelulárny receptor rozpoznávajúci bakteriálne peptidoglykány. Poruchy tohto génu vedú k defektnej aktivácii imunitného systému a k nedostatočnej eliminácii baktérií z črevného prostredia, čo má za následok pretrvávajúcu zápalovú odpoveď. Mutácie v génoch ATG16L1 a IRGM, ktoré regulujú autofágiu, ovplyvňujú schopnosť buniek odstraňovať intracelulárne patogény. Gény IL23R a TNFSF15 modulujú diferenciáciu T-lymfocytov a aktiváciu zápalovej odpovede (Jostins et al., 2012; Liu et al., 2023). Tieto zistenia potvrdzujú, že genetická náchylnosť ku CD je výsledkom kombinovaného pôsobenia viacerých génov, z ktorých každý prispieva malou, no významnou mierou k celkovému riziku vzniku tohto ochorenia.
Z hľadiska imunologických mechanizmov je CD charakterizovaná pretrvávajúcou aktiváciou vrodenej a adaptívnej imunitnej odpovede. Dominantnú úlohu zohrávajú T-lymfocyty podtypu Th1 a Th17, ktoré produkujú prozápalové cytokíny vrátane tumor nekrotizujúceho faktora alfa (TNF-α) a interleukínov IL-1β, IL-6, IL-12 a IL-23. Tieto mediátory podporujú aktiváciu makrofágov, dendritických buniek a neutrofilov, čo vedie k predlžovaniu zápalového procesu a poškodeniu črevnej sliznice (Neurath, 2019). Dochádza k zvýšenej expresii adhéznych molekúl (napr. ICAM-1, MAdCAM-1) a chemokínov (napr. CXCL8, CCL20), ktoré sprostredkúvajú migráciu imunitných buniek do črevnej steny. Výsledkom je transmurálny zápal s granulomatóznou reakciou a poruchou regenerácie epitelu. Tento patologický mechanizmus vysvetľuje segmentálny charakter postihnutia čreva, typický pre CD.
Črevný mikrobióm je ďalším kľúčovým faktorom v etiopatogenéze. U pacientov s CD sa popisuje zníženie diverzity črevnej mikroflóry, redukcia prospešných baktérií (najmä Faecalibacterium prausnitzii) a zvýšené zastúpenie adherentno-invazívnych kmeňov Escherichia coli (Ni et al., 2017). Dysbióza vedie k narušeniu homeostázy črevnej bariéry, k poruche metabolizmu mastných kyselín s krátkym reťazcom a k oslabeniu protizápalových mechanizmov. Tento stav spôsobuje zvýšenú priepustnosť epitelu, čo umožňuje prenikanie bakteriálnych produktov do submukózy a následnú aktiváciu imunitného systému. Výskum mikrobiómu tak otvára nové možnosti terapeutického zásahu, ako sú probiotiká, prebiotiká alebo fekálna mikrobiálna transplantácia, ktoré by mohli v budúcnosti dopĺňať konvenčnú biologickú liečbu (D’Amico et al., 2022).
Okrem genetických a imunologických faktorov majú nezanedbateľný vplyv aj environmentálne determinanty. CD sa častejšie vyskytuje v urbanizovaných oblastiach u osôb s vyšším socioekonomickým statusom a v populáciách vystavených rýchlemu procesu urbanizácie. Medzi najvýznamnejšie rizikové faktory patrí fajčenie, ktoré zvyšuje riziko ochorenia a urýchľuje jeho progresiu, ako aj častejšie recidívy a následnú potrebu chirurgickej intervencie. Naopak, u pacientov s UC má fajčenie paradoxne ochranný efekt. K rizikovým faktorom patrí aj dlhodobé užívanie antibiotík v detstve, ktoré narúša vývoj fyziologickej mikrobioty a diéta s vysokým obsahom nasýtených tukov, živočíšnych bielkovín a rafinovaných cukrov, ktorá prispieva k prozápalovej črevnej aktivácii (Ng et al., 2017; Kaplan & Windsor, 2021). Hygienická hypotéza predpokladá, že nižšia expozícia mikroorganizmom v ranom veku vedie k nedostatočnému vývoju imunitnej tolerancie, čo zvyšuje riziko autoimunitných a zápalových ochorení. Svoju úlohu môžu zohrávať aj psychologické faktory, najmä stres, ktorý moduluje neuroimunitné procesy a prispieva k relapsom ochorenia (Turner et al., 2021).
Patofyziologicky je CD charakterizovaná segmentálnym, transmurálnym zápalom, ktorý postihuje celú hrúbku črevnej steny a prejavuje sa striedaním zapálených a zdravých úsekov čreva, tzv. skip lesions. Histologickým znakom ochorenia je prítomnosť nekróz a epiteloidných granulómov v submukóze a seróze. Dlhodobý zápal vedie k postupnej fibróze tkaniva, vzniku striktúr, fistúl a abscesov. Chronická zápalová aktivita zvyšuje aj riziko malígnej transformácie, najmä adenokarcinómu tenkého a hrubého čreva (Torres et al., 2017).
Pokrok v poznaní molekulových a imunologických mechanizmov viedol k identifikácii viacerých biomarkerov a terapeutických cieľov. V súčasnosti sa skúmajú genetické a mikrobiálne signatúry, ktoré umožňujú individualizovať prístup k liečbe. Cieľom moderného výskumu je vytvoriť stratifikované terapeutické algoritmy umožňujúce včasnú diagnostiku a personalizovanú liečbu podľa imunogenetického profilu pacienta (D’Amico et al., 2022; Liu et al., 2023).
Klinický obraz a komplikácie Crohnovej choroby
Klinický obraz CD je značne variabilný a závisí od lokalizácie, rozsahu zápalu a jeho aktivity. Ochorenie môže postihnúť akúkoľvek časť tráviaceho traktu, najčastejšie však terminálne ileum a začiatok hrubého čreva. Najčastejšími klinickými prejavmi sú chronická hnačka, bolesti brucha, úbytok hmotnosti, únava a celkový pocit slabosti. Vzhľadom na hlboký (transmurálny) charakter zápalu dochádza často k vzniku komplikácií, ako sú črevné striktúry, abscesy, fistuly či perianálne lézie, pričom extraintestinálne postihnutie kože, očí, kĺbov či pečene nie je tiež výnimočné (Pruthi et al., 2024).
Priebeh ochorenia je spravidla recidivujúci, s obdobiami relapsu a remisie. Hnačka býva často nekrvavá, sprevádzaná tenesmami a bolesťami lokalizovanými v pravej dolnej časti brucha. U niektorých pacientov sa objavuje nauzea, vracanie, nechutenstvo a malabsorpcia, čo vedie k hypoproteinémii, deficitom vitamínov a minerálov (najmä vitamínu B12, kyseliny listovej, železa a zinku). V 20 – 40 % prípadov sa ochorenie prejaví perianálnymi léziami, ako sú fisúry, abscesy alebo fistuly (Torres et al., 2017).
Klinický priebeh ochorenia možno podľa behaviorálnych foriem rozdeliť na zápalový, strikturujúci a penetrujúci typ. Zápalová forma dominuje v počiatočných štádiách a prejavuje sa difúznym zápalom črevnej sliznice bez štrukturálnych komplikácií. Strikturujúca forma je charakterizovaná progresívnou fibrózou a zúžením lúmenu čreva, čo vedie k subileóznym stavom a chronickej obštrukcii. Penetrujúci typ je spojený s tvorbou fistúl a abscesov, ktoré môžu komunikovať s inými orgánmi, močovým mechúrom, vagínou alebo kožou v perianálnej oblasti (Satsangi et al., 2006; Torres et al., 2017).
Komplikácie CD sú rozdelené na črevné a extraintestinálne. Medzi črevné komplikácie patria striktúry, fistuly, perforácie, abscesy, krvácanie a malígne transformácie. Približne 50 % pacientov vyžaduje chirurgickú intervenciu počas prvých desiatich rokov od stanovenia diagnózy a u viac ako 30 % dochádza k recidíve ochorenia aj po resekcii postihnutého úseku (Lakatos et al., 2023). Najčastejším dôvodom chirurgického zákroku je fibrotická striktúra, ileocekálna obštrukcia alebo abscesová komplikácia. Chirurgická liečba síce prináša symptomatickú úľavu, no nie je kuratívna a relaps ochorenia v mieste anastomózy sa vyskytuje približne u 70 % pacientov do 10 rokov (Rieder et al., 2022).
Okrem črevných komplikácií sa u 25 – 40 % pacientov rozvíjajú aj extraintestinálne manifestácie, ktoré môžu predchádzať samotnej črevnej symptomatológii alebo sa objaviť počas jej priebehu. Najčastejšie sú muskuloskeletálne prejavy, ako periférna artritída a axiálna spondyloartritída, ktoré môžu byť asociované s aktivitou črevného zápalu. Medzi kožné manifestácie patrí erythema nodosum a pyoderma gangrenosum, pričom ich výskyt koreluje so závažnosťou ochorenia (Greuter, Vavricka, 2019). Očné komplikácie, ako episkleritída a uveitída, sa vyskytujú približne u 5 – 10 % pacientov a často sú spojené s exacerbáciou črevných prejavov. Hepatobiliárne prejavy zahŕňajú steatózu pečene, cholelitiázu a primárnu sklerotizujúcu cholangitídu, ktorá sa častejšie vyskytuje pri kombinácii CD s UC (Torres et al., 2017). Menej časté sú tromboembolické príhody, anémia chronických ochorení, osteoporóza a nutričné deficity, ktoré prispievajú k zvýšenej morbidite pacientov.
Klinický priebeh CD je mimoriadne individuálny a prognóza závisí od včasnej diagnostiky, odpovede na liečbu a prítomnosti komplikácií. Chronický zápal vedie postupne k štrukturálnym zmenám črevnej steny a k ireverzibilnému poškodeniu tráviaceho traktu. Včasná intervencia a monitorovanie aktivity ochorenia pomocou biomarkerov, endoskopie alebo zobrazovacích metód sú preto nevyhnutné pre minimalizáciu komplikácií a zlepšenie kvality života pacientov (Rieder et al., 2022; Lakatos et al., 2023).
Diagnostika Crohnovej choroby
Diagnostika CD predstavuje komplexný proces, ktorý si vyžaduje kombináciu klinických, laboratórnych, endoskopických, histologických a zobrazovacích vyšetrení. Cieľom diagnostického postupu je potvrdiť prítomnosť chronického zápalu, určiť rozsah a lokalizáciu postihnutia, vylúčiť iné príčiny a stanoviť aktivitu ochorenia. Vzhľadom na heterogénnosť klinického obrazu neexistuje jediný špecifický test, ktorý by diagnózu potvrdil. Diagnóza sa stanovuje na základe komplexného klinického hodnotenia (Gomollón et al., 2017; Torres et al., 2017).
Prvým krokom je podrobná anamnéza so zameraním na trvanie symptómov, charakter stolice, výskyt bolesti brucha, chudnutie, rodinnú anamnézu a mimointestinálne prejavy. Fyzikálne vyšetrenie býva často nešpecifické, ale môže odhaliť citlivosť v pravej dolnej časti brucha, palpovateľnú rezistenciu alebo perianálne lézie. Laboratórne testy sa využívajú na posúdenie zápalovej aktivity, nutričného stavu a komplikácií.
Najčastejšie laboratórne markery zahŕňajú:
- C-reaktívny proteín (CRP) – koreluje so zápalovou aktivitou a odpoveďou na terapiu,
- fekálny kalprotektín (FC) – marker črevného zápalu s vysokou senzitivitou (až 80 – 90 %) a špecificitou pre IBD, využiteľný aj pri monitorovaní remisie (Mosli et al., 2015),
- sérový albumín a hemoglobín – hodnotenie nutričného stavu a anémie,
- vitamín B12, železo, kyselina listová – sledovanie malabsorpčných komplikácií,
- sérologické markery (ASCA, pANCA) – pomocné ukazovatele pri diferenciálnej diagnostike medzi CD a UC (Clough et al., 2024).
Základnou metódou diagnostiky CD je endoskopia s histologickým odberom. Kolonoskopia umožňuje priamu vizualizáciu slizničných zmien a odber biopsií z postihnutých i nepostihnutých oblastí. Typickými endoskopickými nálezmi sú segmentálne zápaly, aftózne ulcerácie, hlboké lineárne vredy, zhrubnutie sliznice, stenózy a tzv. „dlažobný vzhľad“ čreva. Histologické vyšetrenie potvrdzuje diagnózu prítomnosťou transmurálneho zápalu, granulómov z epiteloidných buniek a fibrotických zmien (Hong, Baek, 2024).
V prípade postihnutia tenkého čreva, ktoré nie je prístupné klasickej kolonoskopii, sa využíva enteroklýza, kapsulová endoskopia alebo magnetická rezonancia (MRI) enterografia. MRI enterografia poskytuje detailné zobrazenie črevnej steny, slizničných ulcerácií, abscesov a fistúl bez expozície ionizujúcemu žiareniu, a preto je preferovanou metódou najmä u mladších pacientov (Kumar et al., 2024). V klinickej praxi sa uplatňuje aj počítačová tomografia (CT) enterografia, ktorá umožňuje zobraziť extraintestinálne komplikácie, hoci je menej vhodná na opakované vyšetrenia vzhľadom na radiačnú záťaž.
Významnú úlohu má intestinálny ultrazvuk (IUS), ktorý predstavuje neinvazívnu, dostupnú a opakovateľnú metódu vhodnú na hodnotenie hrúbky črevnej steny, vaskularizácie a prítomnosti abscesov či fistúl (Maconi et al., 2018). Táto metóda je v posledných rokoch čoraz častejšie používaná v monitorovaní aktivity ochorenia a pri rozhodovaní o zmene liečby, najmä u detských a mladých pacientov.
Na posúdenie aktivity CD sa v klinickej praxi využívajú štandardizované skórovacie systémy, medzi ktoré patria:
- Crohn’s Disease Activity Index (CDAI) – najpoužívanejší nástroj kombinujúci klinické, laboratórne a subjektívne ukazovatele;
- Harvey-Bradshaw index (HBI) – zjednodušená verzia CDAI, vhodná pre rutinné klinické sledovanie;
- Simple Endoscopic Score for Crohn’s Disease (SES-CD) – endoskopické hodnotenie závažnosti slizničných zmien;
- Magnetic Resonance Index of Activity (MaRIA) – zobrazovacie skóre pre MRI hodnotenie aktivity zápalu (Kumar et al., 2024).
Diferenciálna diagnostika CD zahŕňa odlíšenie od iných zápalových ochorení čriev, infekčných enterokolitíd (napr. Yersinia enterocolitica, Campylobacter jejuni, Mycobacterium tuberculosis), ischemických a postradiačných kolitíd, ako aj od celiakie či malignít. Správna interpretácia endoskopických, histologických a laboratórnych nálezov je kľúčová pre stanovenie správnej diagnózy.
V poslednom desaťročí sa diagnostický prístup posunul smerom k tzv. „treat-to-target“ paradigme, ktorá zdôrazňuje význam včasnej a presnej diagnostiky, umožňujúcej skorú intervenciu a prevenciu ireverzibilného poškodenia čreva (Turner et al., 2021). V rámci tejto stratégie sa odporúča kombinácia neinvazívnych biomarkerov, zobrazovacích metód a endoskopie s cieľom dosiahnuť nielen klinickú, ale aj slizničnú remisiu.
Terapia Crohnovej choroby
Liečba CD je zameraná na indukciu a udržanie klinickej a slizničnej remisie, prevenciu komplikácií a zlepšenie kvality života pacientov. Keďže ide o chronické a recidivujúce ochorenie bez kuratívnej farmakoterapie, cieľom súčasných liečebných stratégií je dosiahnuť kontrolu zápalu, zabrániť ireverzibilnému poškodeniu črevnej steny a oddialiť potrebu chirurgickej intervencie. Moderný koncept liečby vychádza z princípu „treat-to-target“, ktorý zdôrazňuje individualizovaný prístup založený na včasnej diagnostike, pravidelnom monitorovaní aktivity ochorenia a včasnej eskalácii liečby podľa objektívnych parametrov (Turner et al., 2021).
Farmakoterapia CD zahŕňa niekoľko hlavných skupín liekov, ktoré sa volia podľa závažnosti ochorenia, lokalizácie postihnutia, sprievodných komplikácií a predchádzajúcej odpovede na liečbu (Gomollón et al., 2017; Torres et al., 2017).
- Aminosalicyláty(5-ASA)
Lieky zo skupiny aminosalicylátov, ako mesalazín alebo sulfasalazín, majú protizápalový účinok prostredníctvom inhibície cyklooxygenázových dráh a zníženia produkcie prostaglandínov. Ich účinnosť pri CD je však obmedzená a využívajú sa prevažne pri miernych formách s postihnutím hrubého čreva. Štúdie preukázali len minimálny efekt na indukciu remisie a nepreukázali prínos pri udržiavacej liečbe (Veloso et al., 2021). V súčasných odporúčaniach sa preto 5-ASA považujú za doplnkovú terapiu a ich použitie sa obmedzuje na pacientov s veľmi miernym priebehom. - Kortikosteroidy
Systémové kortikosteroidy (prednizolón, metylprednizolón) predstavujú základ indukčnej liečby stredne ťažkých a ťažkých foriem CD. Pôsobia rýchlo, potláčajú zápal prostredníctvom inhibície produkcie prozápalových cytokínov a zníženia migrácie imunitných buniek. Využívajú sa najmä pri akútnych relapsoch, avšak nie sú vhodné na dlhodobé podávanie pre riziko závažných nežiaducich účinkov, ako sú osteoporóza, diabetes mellitus, hypertenzia či psychické poruchy (Torres et al., 2017). Alternatívou so zníženou systémovou expozíciou je budezonid, ktorý je vhodný najmä pre pacientov s ileocekálnou lokalizáciou ochorenia. - Imunomodulačná liečba
Imunomodulátory, ako azatioprín, 6-merkaptopurín a metotrexát, sú určené na udržiavanie remisie a redukciu kortikosteroidov. Ich účinok nastupuje po niekoľkých týždňoch až mesiacoch a spočíva v potlačení proliferácie T-lymfocytov a modulácii imunitnej odpovede. Dlhodobé podávanie je spojené s rizikom hepatotoxicity, myelosupresie a infekcií, preto vyžaduje pravidelné monitorovanie hematologických a biochemických parametrov (Gomollón et al., 2017). Imunomodulátory sa často kombinujú s biologickou liečbou na zníženie imunogenicity a zlepšenie účinnosti (Velikova et al., 2024). - Biologická liečba
Biologické lieky predstavujú najvýznamnejší pokrok v terapii CD. Ide o monoklonálne protilátky špecificky inhibujúce kľúčové cytokíny alebo adhezívne molekuly, ktoré sa podieľajú na zápalovej kaskáde.
Najčastejšie používané biologiká zahŕňajú:
- Anti-TNF-α protilátky – infliximab, adalimumab, certolizumab pegol: účinne indukujú a udržiavajú remisiu, podporujú hojenie sliznice a znižujú potrebu chirurgických zákrokov (Telli, Törűner, 2024).
- Anti-integríny – vedolizumab, ktorý blokuje α4β7 integrín, selektívne inhibuje migráciu T-buniek do črevnej sliznice, čím minimalizuje systémové imunosupresívne účinky (Feagan et al., 2016).
- Anti-IL-12/23 lieky – ustekinumab, ktorý inhibuje p40 podjednotku interleukínov IL-12 a IL-23, vykazuje vysokú účinnosť u pacientov, ktorí neodpovedajú na anti-TNF terapiu (Feagan et al., 2016).
Za efektívnu biologickú liečbu sa považuje taká, ktorá vedie nielen k ústupu symptómov, ale aj k preukázateľnému endoskopickému zahojeniu sliznice. Liečba si vyžaduje dlhodobé podávanie a pravidelné hodnotenie účinnosti a bezpečnosti. Medzi najčastejšie nežiaduce účinky patria infekcie, reaktivácia latentnej tuberkulózy, tvorba protilátok proti lieku a reakcie po infúzii. V posledných rokoch sa rozširuje aj dostupnosť biosimilárnych prípravkov, ktoré znižujú náklady na terapiu pri zachovaní ekvivalentnej účinnosti. - Nové liečebné modality
V klinickej praxi sa začínajú uplatňovať nové cielené molekuly, ako inhibítory Janusových kináz (JAK) a modulátory sfingozín-1-fosfátového receptora (S1P). Tofacitinib, filgotinib a ozanimod predstavujú sľubné terapeutické alternatívy pre pacientov, ktorí nereagujú na konvenčnú alebo biologickú liečbu. Výhodou týchto liekov je perorálne podávanie a rýchly nástup účinku, avšak ich dlhodobá bezpečnosť je predmetom ďalších štúdií (Sandborn et al., 2020). - Chirurgická liečba
Chirurgická intervencia je indikovaná u pacientov so závažnými komplikáciami, ako sú striktúry, fistuly, abscesy, perforácie alebo zlyhanie konzervatívnej terapie. Najčastejším výkonom je ileocekálna resekcia alebo strikturoplastika. Napriek technickému pokroku chirurgická liečba nie je kuratívna, keďže relaps ochorenia sa po resekcii vyskytuje u 50 – 70 % pacientov do 10 rokov (Rieder et al., 2022). Z tohto dôvodu je nevyhnutná kombinácia chirurgického a farmakologického manažmentu a dôsledné pooperačné sledovanie. - Nutričná a podporná terapia
Nutričný manažment tvorí integrálnu súčasť liečby CD. U detí môže výlučná enterálna výživa slúžiť ako primárna indukčná liečba s porovnateľnou účinnosťou ako kortikosteroidy, ale bez ich nežiaducich účinkov (Ruemmele et al., 2014). U dospelých sa enterálna alebo parenterálna výživa využíva najmä ako doplnková podpora pri malnutrícii, pred chirurgickým zákrokom alebo počas relapsu. Dôležitou súčasťou starostlivosti je suplementácia vitamínov (B12, D3, kyseliny listovej) a minerálov (železo, vápnik, zinok), ako aj psychologická a edukatívna podpora pacientov.
Liečba CD sa dnes riadi individualizovaným prístupom, ktorý zohľadňuje fenotyp ochorenia, genetické a mikrobiálne faktory, komorbidity a preferencie pacienta. Trendom posledného desaťročia je posun od reaktívnej k proaktívnej terapii, s dôrazom na včasnú eskaláciu liečby a využitie biomarkerov pri rozhodovaní o zmene terapeutickej stratégie (Turner et al., 2021; Rieder et al., 2022).
Prevencia Crohnovej choroby
Prevencia CD je vzhľadom na jej multifaktoriálnu etiopatogenézu zložitá a v súčasnosti neexistuje žiadna metóda, ktorá by s istotou zabránila vzniku ochorenia. Keďže ide o chronické, geneticky podmienené a environmentálne ovplyvnené zápalové ochorenie, preventívne stratégie sa zameriavajú najmä na modifikovateľné rizikové faktory a včasnú identifikáciu rizikových jedincov (Torres et al., 2017; Kaplan & Windsor, 2021). Z hľadiska verejného zdravia možno prevenciu CD rozdeliť do troch úrovní – primárna, sekundárna a terciárna prevencia, pričom každá má odlišné ciele a intervencie.
Primárna prevencia
Primárna prevencia je zameraná na predchádzanie vzniku ochorenia u zdravých osôb, najmä prostredníctvom ovplyvnenia životného štýlu, stravovacích návykov a expozície rizikovým faktorom. Hoci nie je možné úplne zabrániť rozvoju CD, existujú faktory, ktoré významne modifikujú riziko:
- Fajčenie – je najvýznamnejším environmentálnym rizikovým faktorom pre CD. Aktívni fajčiari majú dvojnásobne vyššie riziko vzniku ochorenia, ťažší priebeh, vyššiu frekvenciu relapsov a častejšie potreby chirurgickej intervencie v porovnaní s nefajčiarmi (Mahid et al., 2006). Ukončenie fajčenia má preukázateľne pozitívny vplyv na zníženie aktivity ochorenia a rizika recidívy (Ng et al., 2017).
- Stravovanie – diéta bohatá na vlákninu, ovocie, zeleninu a omega-3 mastné kyseliny znižuje riziko IBD, zatiaľ čo vysoký príjem nasýtených tukov, červeného mäsa, emulgátorov a rafinovaných cukrov riziko zvyšuje (Ananthakrishnan, 2015). Konzumácia fermentovaných potravín a probiotík má priaznivý vplyv na črevnú mikrobiotu a môže prispieť k prevencii dysbiózy.
- Používanie antibiotík v detstve – opakovaná alebo dlhodobá antibiotická liečba počas raného detstva je spojená s vyšším rizikom vzniku CD, najmä u geneticky predisponovaných jedincov (Hviid et al., 2011). Racionálne používanie antibiotík a podpora prirodzenej mikrobiálnej expozície môžu riziko znížiť.
- Dojčenie – má protektívny účinok prostredníctvom podpory vývoja črevného mikrobiómu a imunitnej tolerancie. Meta-analýzy potvrdzujú, že dojčenie znižuje riziko vzniku CD o približne 30 – 40 % (Xu et al., 2017).
- Výživa v ranom detstve a hygienická hypotéza – deti vyrastajúce vo vidieckom prostredí alebo v kontakte s mikroorganizmami majú nižšie riziko IBD, čo podporuje hypotézu, že nadmerná hygiena a sterilné prostredie môžu zvyšovať riziko ochorenia (Ng et al., 2017).
Z týchto poznatkov vyplýva, že preventívne opatrenia zamerané na podporu zdravej výživy, nefajčenie, obmedzenie nadmerného používania antibiotík a podporu prirodzenej imunitnej stimulácie v ranom detstve môžu prispieť k zníženiu incidencie CD v populácii.
Sekundárna prevencia
Sekundárna prevencia sa zameriava na včasnú diagnostiku a intervenciu u jedincov, u ktorých sa ochorenie už začína rozvíjať, ale ešte nevyvolalo ireverzibilné poškodenie čreva. V praxi to znamená aktívne vyhľadávanie rizikových pacientov, napríklad príbuzných pacientov s IBD alebo osôb s pretrvávajúcimi gastrointestinálnymi ťažkosťami.
Medzi odporúčané postupy patrí:
- využitie neinvazívnych biomarkerov (napr. fekálny kalprotektín, CRP),
- endoskopické vyšetrenie pri podozrivých klinických príznakoch,
- zobrazovacie metódy (MRI enterografia, intestinálny ultrazvuk) na odhalenie skorých zápalových zmien.
- Včasné nasadenie liečby, najmä biologickej alebo imunomodulačnej, môže zabrániť progresii ochorenia, znížiť riziko komplikácií a potrebu chirurgických zákrokov (Turner et al., 2021).
- Význam sekundárnej prevencie spočíva aj v edukácii praktických lekárov a gastroenterológov, aby vedeli identifikovať skoré symptómy (napr. chronická hnačka, anémia, nevysvetliteľná strata hmotnosti) a indikovali adekvátne vyšetrenia.
Terciárna prevencia
Terciárna prevencia sa týka pacientov s diagnostikovanou CD a jej cieľom je zabrániť relapsom, komplikáciám a progresii ochorenia. Zameriava sa na dlhodobý manažment, adherenciu k liečbe a úpravu životného štýlu.
Kľúčové prvky terciárnej prevencie zahŕňajú:
- dodržiavanie farmakoterapie – pravidelná biologická alebo imunomodulačná liečba pod dohľadom gastroenterológa,
- nefajčenie a zdravý životný štýl,
- nutričnú podporu a suplementáciu vitamínov a minerálov,
- pravidelné kontroly aktivity ochorenia (klinické, laboratórne, endoskopické),
- prevenciu infekcií a vakcináciu (napr. hepatitída B, HPV, pneumokokové vakcíny) pred nasadením imunosupresívnej liečby (Gomollón et al., 2017),
- psychologickú a sociálnu podporu pacientov, ktorá preukázateľne zlepšuje adherenciu a kvalitu života (Mikocka-Walus et al., 2016).
- Úspešná terciárna prevencia si vyžaduje multidisciplinárny prístup, ktorý zahŕňa úzku spoluprácu gastroenterológa, nutričného špecialistu, psychológa a praktického lekára. Moderné stratégie sa sústreďujú na personalizovaný manažment s dôrazom na dlhodobé udržanie remisie a minimalizáciu vedľajších účinkov terapie.
Materiál a metódy
Táto práca je systematická literárna rešerš so zameraním na metaanalytickú syntézu publikovaných odhadov incidencie a prevalencie CD v krajinách strednej Európy a porovnateľných európskych regiónoch. Cieľom bolo zostaviť aktuálny komparatívny prehľad pre: Slovensko, Česko, Maďarsko, Poľsko, Ukrajinu, a referenčne Nemecko/Anglicko (UK).
Zdrojové databázy a obdobie vyhľadávania. Vyhľadávanie prebehlo v PubMed/Medline, Embase a Web of Science s dátovým rozsahom 01/2019 – 10/2025; zaradené boli správy národných a vedeckých odborných databáz (napr. Crohn’s & Colitis UK/IBD Registry) a regionálne epidemiologické časopisy. Kľúčové výrazy kombinovali „Crohn’s disease“/„IBD“ s „incidence,“ „prevalence,“ „population-based,“ názvami krajín a výrazmi „registry,“ „claims,“ „national report.“
Kritériá zaradenia. Zaradené boli práce a správy poskytujúce kvantitatívne, populačné odhady (na 100 000 obyv./rok pre incidenciu, na 100 000 obyv. alebo % populácie pre prevalenciu) publikované v roku 2019. Preferované boli národné/regionálne populačné registre alebo reprezentatívne administratívne dáta; ak nebol národný odhad k dispozícii, akceptovali sa populačne ukotvené kohorty (napr. Veszprém, Maďarsko) s jasne definovaným spádovým územím. Odborné prehľady a globálne analýzy boli použité iba doplnkovo (na kontext a porovnanie trendov).
Extrakcia údajov. Dvaja hodnotitelia nezávisle extrahovali: krajinu/oblasť, rok odhadu, definíciu ukazovateľa, veľkosť populácie a samotný odhad (s 95 % CI, ak bolo uvedené). Pri viac odhadoch za rovnaké obdobie bol preferovaný najreprezentatívnejší a najnovší zdroj. Nesúlad sa riešil konsenzom. Heterogenita metodík (administratívne dáta vs. registre vs. kohorty) bola kvalitatívne zhodnotená; vzhľadom na rozdielnu povahu zdrojov sa nepočítal jednotný pooled efekt, ale pripravil sa komparatívny panel podľa krajín.
Primárne výstupy. (i) prevalencia CD na 100 000 obyv. resp. v % populácie; (ii) incidencia CD na 100 000 osôb/rok; (iii) krátka kvalitatívna charakteristika zdroja (národná správa vs. registrová kohorta) a obmedzenia. Tam, kde nebolo možné získať odhad CD samotnej, je uvedené IBD s explicitnou poznámkou.
Výsledky
Dostupnosť a typ zdrojov. Pre sledované krajiny sa podarilo získať aktuálne (≤5 rokov) populačné odhady pre Poľsko a Spojené kráľovstvo (UK/Anglicko); Česko má v posledných rokoch kvalitné pediatrické populačné dáta a viacero kohortových výstupov; Maďarsko má dlhodobú populačnú kohortu (Veszprém) s nedávnymi výstupmi; pre Slovensko a Ukrajinu chýba v posledných 5 rokoch národný, recenzovaný odhad CD – tu odporúčame doplniť administratívne dáta (NCZI/MZ SR; zdravotné poisťovne) a národné registre, ak budú dostupné.
Prehľad kľúčových čísel (posledných 5 rokov)
- Poľsko (národné administratívne dáta, 2020). Prevalencia CD: 60,3/100 000, UC: 187,8/100 000; spolu IBD ≈ 0,25 % populácie k roku 2020. Zdroj uvádza 96 809 IBD pacientov (administratívne identifikovaní).
- Spojené kráľovstvo/Anglicko (Národná správa Crohn’s & Colitis UK + University of Nottingham, 2020). Prevalencia CD v UK: 0,31 % (≈ 310/100 000); v podskupine s hospitalizačnými záznamami pre Anglicko 0,35 % (≈ 350/100 000). (Správa sumarizuje incidenciu za roky 2000 – 2020 a prevalenciu za rok 2020).
- Česká republika (pediatrická populácia, celonárodná/viac-regionálna sieť, 2020). Incidencia pediatrického IBD v roku 2020 patrí medzi globálne najvyššie; dlhodobé dáta ukazujú vzostup s projekciou až k ~19/100 000/rok pre pediatrické IBD do roku 2022; podiel CD ~5,2/100 000/rok v detaile staršej série (konzistentne rastúci trend). (Pozn.: pediatrické dáta – porovnateľnosť s dospelými limitovaná).
- Maďarsko (Veszprém province, populačne definovaná skupinou pacientov zaradených do štúdie na začiatku ochorenia alebo liečby, aktuálne výstupy za roky 2023 – 2025). Kohorta poskytuje populačne ukotvené, dlhodobé údaje o IBD vrátane CD; najnovšie publikácie sa sústreďujú na trendy reoperácií/behavioru choroby, nie na nový národný odhad incidencie/prevalencie; stále ide o reprezentatívny regionálny model pre Maďarsko s dlhým časovým radom (2007 – 2018). Najnovšie analýzy maďarskej kohorty z provincie Veszprém udávajú, že incidencia CD v sledovanom období 2007 – 2018 dosahovala približne 9,9 prípadu na 100 000 obyvateľov ročne. Prevalencia ochorenia bola v roku 2015 odhadnutá na 236,8 prípadov na 100 000 obyvateľov, čo odráža výrazné zaťaženie populácie týmto ochorením a potvrdzuje dlhodobý rastúci trend jeho výskytu v regióne.
- Nemecko/západná Európa (kontextové zdroje 2023 – 2024). Aktuálne prehľady potvrdzujú, že západná Európa má jedny z najvyšších prevalencií CD, s hodnotami často >0,3 % populácie v niektorých krajinách (napr. Nórsko ~331/100 000; Škótsko ~432/100 000 v rámci Spojeného kráľovstva). (Pozn.: priamy, čerstvý nemecký národný údaj za CD v open-access formáte sa v ≤5 rokoch ťažšie dohľadáva; prehľady však zaraďujú Nemecko medzi krajiny s vysokou záťažou).
- Slovensko/Ukrajina. Za posledných 5 rokov chýba recenzovaný národný odhad CD s presným číslom; dostupné sú staršie slovenské práce a uverejnené odhady IBD (nie striktne CD). Pre analytické porovnanie by bolo potrebné doplniť NCZI administratívne počty a/alebo dáta zdravotných poisťovní a explicitne oddeliť CD od UC.
Poznámky k porovnateľnosti
Spojené kráľovstvo a Poľsko vychádzajú z národných dát (2020) → vysoká relevancia a porovnateľnosť.
Česká republika (pediatria) a Maďarsko (regionálna inception kohorta) poskytujú silné, ale nie striktne národné odhady (nutná opatrnosť pri porovnávaní s dospelými/národmi).
Nemecko: vysoká záťaž je konzistentne potvrdená prehľadmi.
Diskusia
Konzistencia trendov. Porovnanie za posledných 5 rokov potvrdzuje, že stredná a západná Európa patrí medzi regióny s najvyššou prevalenciou CD. Spojené kráľovstvo (2020) hlási prevalenciu CD približne 0,31 – 0,35 %, čo je v súlade s pozorovaním, že v krajinách západnej Európy môže celková IBD prevalencia presahovať 0,5 % populácie. V Poľsku (2020) národná správa potvrdzuje 0,25 % populácie s IBD a CD ~60/100 000, pričom UC je častejšia (≈188/100 000). To naznačuje, že stredná Európa má síce nižšiu prevalenciu CD než UK/Škandinávia, ale záťaž je klinicky významná a rastúca.
Vekové a pediatrické aspekty. Česká sieť pediatrov naznačuje, že incidencia IBD v pediatrickej populácii patrí globálne medzi najvyššie, s rastovým trendom do roku 2020 – 2022; to je konzistentné s posunom do mladších vekových kategórií, ktorý popisujú európske prehľady. Pri medzištátnych porovnaniach však treba rozlišovať pediatrické vs. ukazovatele dospelých.
Heterogenita a metodické limity. Porovnateľnosť medzi krajinami limituje: (i) rozdielny zdroj dát (národný register vs. administratívne poistné dáta vs. regionálna kohorta), (ii) rôzne definície prípadov a doby pozorovania, (iii) neúplné zachytenie ambulantných prípadov. To je dôvodom, prečo sme sa zámerne vyhli spoločnému odhadu a ponechali komparatívny panel podľa krajín. Kontextové prehľady z rokov 2023 – 2024 zhodne potvrdzujú, že západná Európa má jednu z najvyšších záťaží, no stredná Európa (Poľsko, Česko, Maďarsko, Slovensko) konverguje smerom nahor, najmä u mladších a pediatrických populácií.
Špecifiká Slovenská republika/Maďarsko/Ukrajina. Pre Slovensko a Ukrajinu je hlavným limitom absencia národného, recenzovaného odhadu CD; pre Slovenskú republiku sú dostupné administratívne zdroje (NCZI), ktoré ale nie vždy rozlišujú CD/UC publikovateľným spôsobom. Pre Maďarsko poskytuje Veszprémska inception kohorta jedinečné dlhodobé okno do prirodzeného priebehu IBD, no ide o regionálny (hoci kvalitný) dopad.
Záver
CD zostáva aj napriek výraznému pokroku v medicíne komplexným ochorením, ktoré dokáže významne ovplyvniť kvalitu života pacientov v každom veku. Jej výskyt v posledných rokoch naďalej narastá a zasahuje aj regióny, kde bola kedysi zriedkavá, čo poukazuje na širší vplyv moderného životného štýlu a meniaceho sa prostredia. Choroba sa vyznačuje pestrým klinickým obrazom a variabilným priebehom, čo kladie vysoké nároky na presnú diagnostiku a pravidelné sledovanie. Včasné rozpoznanie aktivity zápalu a jeho potenciálnych komplikácií je kľúčové pre úspešný manažment.
Súčasné terapeutické možnosti umožňujú cielene zasiahnuť do zápalových mechanizmov ochorenia a výrazne zlepšiť prognózu mnohých pacientov. Moderné liečebné postupy smerujú k individualizácii terapie a k dôrazu na dosiahnutie hlbšej, nielen symptomatickej kontroly ochorenia. Napriek tomu zostáva dôležitou súčasťou starostlivosti aj edukácia pacienta, jeho spolupráca a kvalitná interdisciplinárna spolupráca s odborníkmi.
V budúcnosti sa predpokladá rozvoj personalizovaných stratégií, ktoré dokážu lepšie zohľadniť genetické predispozície, charakter zápalovej odpovede a zmeny črevného mikrobiómu. Takýto prístup otvára priestor pre presnejšie zacielenie liečby, znižovanie rizika komplikácií a dlhodobé udržanie stability ochorenia. Napriek tomu, že CD zostáva celoživotným ochorením, kombinácia moderných diagnostických metód, pokročilých terapeutických možností a komplexnej starostlivosti umožňuje pacientom viesť plnohodnotnejší život a lepšie zvládať jej výzvy.
Autori:
Mgr. Ján Roman
Ústav verejného zdravotníctva a hygieny, UPJŠ LF v Košiciach
prof. Mgr. MUDr. Erik Dorko, PhD., MPH, MBA
Ústav verejného zdravotníctva a hygieny, UPJŠ LF v Košiciach
Mgr. Anastasiia Ostafiichuk
Ústav verejného zdravotníctva a hygieny, UPJŠ LF v Košiciach
prof. MUDr. Kvetoslava Rimárová, CSc.
Ústav verejného zdravotníctva a hygieny, UPJŠ LF v Košiciach
doc. MUDr. Laura Gombošová, PhD.
II. interná klinika UPJŠ LF a UNLP
Práca podporovaná grantovými projektami KEGA Ministerstva školstva, výskumu, vývoja a mládeže Slovenskej republiky č. 001UPJŠ-4/2024 a č. 003UPJŠ-4/2024.
Zoznam použitých zdrojov
BURISCH, J. et al. 2013. The burden of inflammatory bowel disease in Europe. [online]. [cit. 2025-10-09]. DOI: https://doi.org/10.1016/j.crohns.2013.01.010 [3]
CARON, B. et al. 2024. Epidemiology of Inflammatory Bowel Disease across the Ages in the Era of Advanced Therapies. [online]. [cit. 2025-10-09]. Available from: 10.1093/ecco-jcc/jjae082
CLOUGH, J. et al. 2024. Biomarkers in inflammatory bowel disease: a practical guide. [online]. [cit. 2025-11-15]. Available from: 10.1177/17562848241251600
CROHN’S & COLITIS UK. 2021. The burden of inflammatory bowel disease in the UK: 2020 report. London: UK, 2021. 42 s. ISBN 978-1-9161615-4-8.
CROHN’S & COLITIS UK. 2024. Facts and Figures. [online]. London: CCUK, 2024. [cit. 2025-10-09]. Dostupné na internete: https://crohnsandcolitis.org.uk [4]
ČIERNA, I. et al. 2009. Špecifiká ulceróznej kolitídy a Crohnovej choroby v detskom veku. In Slovenská chirurgia. Bratislava: Solen, 2009. Vol. 6, No. 5–6, p. 12–16. [online]. [cit. 2025-10-20]. Dostupné na internete: https://www.solen.sk/storage/file/article/SCH-5-6-2009.pdf [5]
FEAGAN, B. G. et al. 2016. Anti-TNF therapy in Crohn’s disease: clinical efficacy and safety. In Gastroenterology. Philadelphia: Elsevier, 2016. Vol. 150, p. 37–51. ISSN 0016-5085.
GOMOLLÓN, F. et al. 2017. ECCO Guidelines on Crohn’s Disease: Current management. In Journal of Crohn’s and Colitis. Oxford: Oxford University Press, 2017. Vol. 11, p. 3–25. ISSN 1873-9946.
HLAVATÝ, T. 2016. Prieskum ukázal, ktoré slovenské pracoviská operujú najviac pacientov s IBD. [online]. [cit. 2025-10-20]. Dostupné na internete: https://crohnika.sk/prieskum-ukazal-ktore-slovenske-pracoviska-operuju-n... [6]
HONG, S. M., BAEK, D. H. 2024. Diagnostic Procedures for Inflammatory Bowel Disease: Laboratory, Endoscopy, Pathology, Imaging, and Beyond. [online]. [cit. 2025-11-15]. Available from: https://www.mdpi.com/2075-4418/14/13/1384 [7]
HRACS, L. et al. 2025. Global evolution of inflammatory bowel disease across epidemiologic stages. [online]. [cit. 2025-10-09]. Available from: https://doi.org/10.1038/s41586-025-08940-0 [8]
KAPLAN, G. G., WINDSOR, J. W. 2021. The global burden of inflammatory bowel disease. In Nature Reviews Gastroenterology & Hepatology. London: Springer Nature, 2021. Vol. 18, No. 10, p. 696–709. ISSN 1759-5045.
KUMAR, S. et al. 2024. Magnetic Resonance Enterography and Intestinal Ultrasound for the Assessment and Monitoring of Crohn’s Disease. [online]. [cit. 2025-11-15]. Available from: https://academic.oup.com/ecco-jcc/article/18/9/1450/7637888 [9]
LAKATOS, P. L. et al. 2023. Long-term trends and management outcomes in the Veszprém IBD cohort. In Journal of Crohn’s and Colitis. Oxford: Oxford University Press, 2023. Vol. 17, p. 102–118. ISSN 1873-9946.
LIRHUS, S. S. et al. 2021. Incidence and Prevalence of Inflammatory Bowel Disease in Norway and the Impact of Different Case Definitions: A Nationwide Registry Study. [online]. [cit. 2025-10-09]. DOI: 10.2147/CLEP.S303797
LŐRDAL, M. et al. 2020. Annual incidence and prevalence of ulcerative colitis and Crohn’s disease from 2010 to 2017 in four Nordic countries: Results from the TRINordic study. [online]. [cit. 2025-10-09]. DOI: https://doi.org/10.1093/ecco-jcc/jjz203.366 [10]
MACONI, G. et al. 2018. Ultrasonography of Crohn’s disease. In Digestive and Liver Disease. Amsterdam: Elsevier, 2018. Vol. 50, p. 858–864. ISSN 1590-8658.
MAHID, S. S. et al. 2006. Smoking and inflammatory bowel disease: a meta-analysis. In Mayo Clinic Proceedings. Rochester: Elsevier, 2006. Vol. 81, p. 1462–1471. ISSN 0025-6196.
NÁRODNÉ CENTRUM ZDRAVOTNÍCKYCH INFORMÁCIÍ (NCZI). 2024. Prevalencia a incidencia idiopatických zápalových ochorení čriev na Slovensku. Bratislava: NCZI, 2024. [cit. 2025-10-09]. Dostupné na internete: https://www.nczisk.sk [11]
NARODOWY FUNDUSZ ZDROWIA (NFZ). 2020. Raport NFZ: Choroby zapalne jelit w Polsce w latach 2009–2020. Warszawa: NFZ, 2020. [cit. 2025-10-09]. Dostupné na internete: https://www.nfz.gov.pl [12]
NG, S. C. et al. 2017. Worldwide incidence and prevalence of inflammatory bowel disease in the 21st century: a systematic review of population-based studies. In The Lancet. London: Elsevier, 2017. Vol. 390, No. 10114, p. 2769–2778. ISSN 0140-6736.
PRÍKAZSKÁ, M. et al. 1996. Crohn's disease in the adult population in Slovakia. In Česká a Slovenská Gastroenterologie a Hepatologie. Praha: Česká lékařská společnost J. E. Purkyně, 1996. Vol. 50, No. 3, p. 121–125. [online]. [cit. 2025-10-20]. Dostupné na internete: https://pubmed.ncbi.nlm.nih.gov/8689331 [13]
PRUTHI, S. et al. 2024. What is Crohn's disease? [online]. [cit. 2025-11-15]. Available from: https://www.mayoclinic.org/diseases-conditions/crohns-disease/symptoms-c... [14]
RIEDER, F. et al. 2022. Crohn’s disease: pathogenesis, complications and management. In The Lancet Gastroenterology & Hepatology. London: Elsevier, 2022. Vol. 7, p. 908–919. ISSN 2468-1253.
SATSANGI, J. et al. 2006. The Montreal classification of inflammatory bowel disease: controversies, consensus, and implications. [online]. [cit. 2025-10-09]. Available from: https://gut.bmj.com/content/55/6/749.1 [15]
SME. 2008. Crohnova choroba trápi čoraz viac Slovákov. [online]. Bratislava: Petit Press, 2008. [cit. 2025-10-20]. Dostupné na internete: https://domov.sme.sk/c/3828646/crohnova-choroba-trapi-coraz-viac-slovako... [16]
TELLI, P., TŐRŰNER, M. 2024. Treatment of Crohn’s Disease: Induction of Remission, Maintenance, and Management of Remission Period: A Comprehensive Review. [online]. [cit. 2025-11-15]. Available from: 10.14744/Jenterocolitis.2025.45294
TORRES, J. et al. 2017. Crohn’s disease. In The Lancet. London: Elsevier, 2017. Vol. 389, p. 1741–1755. ISSN 0140-6736.
VELIKOVA, T. et al. 2024. Immunogenicity and Loss of Effectiveness of Biologic Therapy for Inflammatory Bowel Disease Patients Due to Anti-Drug Antibody Development. [online]. [cit. 2025-11-15]. Available from: 10.3390/antib13010016
VELOSO, P. M. et al. 2021. Mesalazine and inflammatory bowel disease – From well-established therapies to progress beyond the state of the art. [online]. [cit. 2025-11-15]. Available from: https://www.sciencedirect.com/science/article/abs/pii/S0939641121002010 [17]
WORLD HEALTH ORGANIZATION. 2022. Global Health Estimates – Inflammatory Bowel Disease. [online]. Geneva : WHO, 2022. [cit. 2025-11-09]. Dostupné na internete: https://www.who.int [18]
WORLD HEALTH ORGANIZATION. 2023. Global Health Estimates – Inflammatory Bowel Disease. [online]. Geneva : WHO, 2023. [cit. 2025-10-09]. Dostupné na internete: https://www.who.int [18]